Aumento dell’osso peri-implantare tramite tecnica SPAL e un blocco di osso di derivazione bovina
F
50 anni
Paziente sana dal punto di vista sistemico
Parodontite stadio 2 grado B in terapia di supporto
Recessioni RT2 come esito della parodontite
BoP e OHI < 20% (paziente in terapia di supporto)
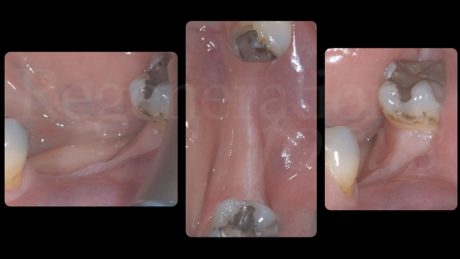
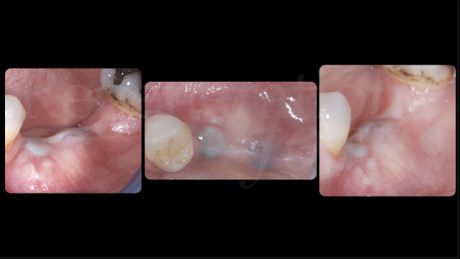
Riabilitazione area edentula 3.5 e 3.6
Ripristinare area edentula 3.5 e 3.6, paziente “Ideal” (Gamer et al. 2003)
Autori del caso clinico: Leonardo Trombelli, Mattia Severi, Luca Ortensi
La paziente si è presentata all’osservazione clinica nell’Ottobre del 2020 chiedendo una riabilitazione implanto-supportata dell’area edentula 3.5-3.6. Alla prima visita le è stata diagnosticata una Parodontite di stadio 2 grado B e un rischio medio-elevato di progressione misurato utilizzando il tool PerioRisk (Trombelli et al. 2009). La paziente è stata quindi sottoposta ad una seduta di motivazione all’igiene orale e di Periodontal Debridement che ha stabilizzato il quadro parodontale diminuendo il rischio della paziente a medio.
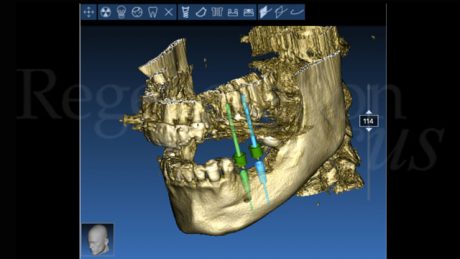
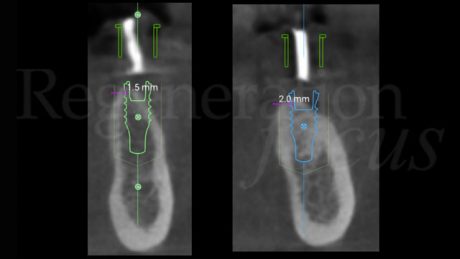
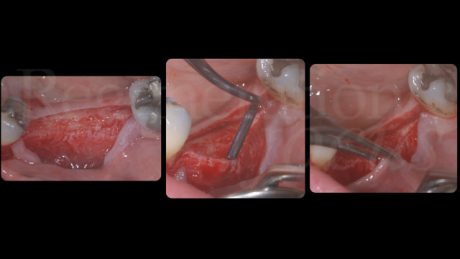
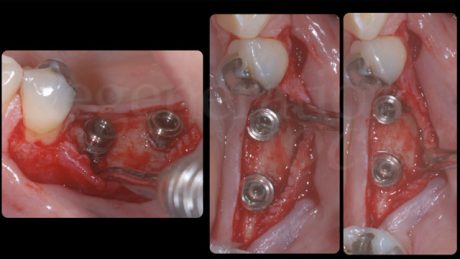
Si è quindi proceduto alla pianificazione del posizionamento implantare in sede 3.5-3.6. È stata effettuata una progettazione implantare guidata utilizzando il software RealGuideTM (3DIEMME, Figino Serenza (CO), Italia) che ha mostrato come il posizionamento protesicamente guidato degli impianti avrebbe comportato una deiscenza vestibolare di 3 mm sull’impianto in posizione 3.5 e di 2 mm su 3.6. È stato quindi deciso di posizionare gli impianti utilizzando la tecnica Sub-Periosteal peri-implant Augmented Layer (SPAL) per correggere le deiscenze e al contempo aumentare lo spessore osseo vestibolare peri-implantare (Trombelli et al. 2018, 2019, 2020). È stato sollevato un lembo a spessore parziale vestibolare, partendo da una incisione di svincolo verticale mesiale all’elemento 3.4, lungo tutta l’estensione della cresta edentula fino all’aspetto mesiale dell’elemento 3.7. Questo ha permesso di definire un primo lembo, totalmente a spessore parziale, chiamato strato mucoso, lasciando il periostio sottostante adeso alla cresta ossea.
Successivamente è stata effettuata una incisione crestale a tutto spessore estesa da 3.4 a 3.7 e, partendo da questa, lo strato periostale è stato scollato dalla cresta ossea attraverso uno scollatore microchirurgico (PTROM, Hu-Friedy, Illinois, USA) e dei tunnellizzatori di Allen (TKN1X, TKN2X, KPAX, Hu-friedy, Illinois, USA) creando una tasca in cui poter inserire un innesto osseo.
Il lembo linguale è stato mobilizzato a spessore totale fino a disinserire le fibre del muscolo miloioideo superficiale e permetterne quindi l’avanzamento coronale.
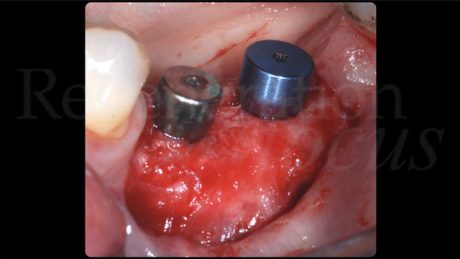
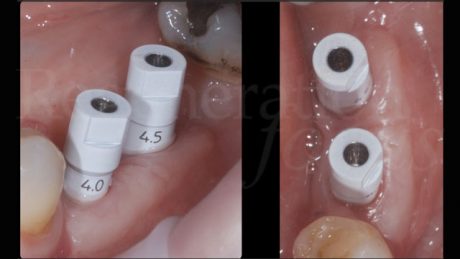
I siti implantari sono stati preparati attraverso una dima chirurgica prodotta sulla base della progettazione tridimensionale utilizzata in fase diagnostica. Sono stati posizionati due impianti cilindrici tissue level (Element SPI, Thommen Medical, Grënchen, Svizzera) su 3.5 e 3.6 di diametro 4 e 4.2 mm, rispettivamente.
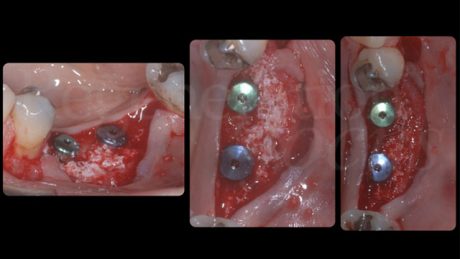
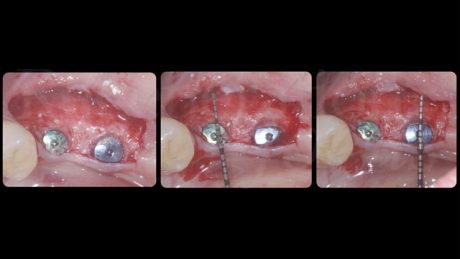
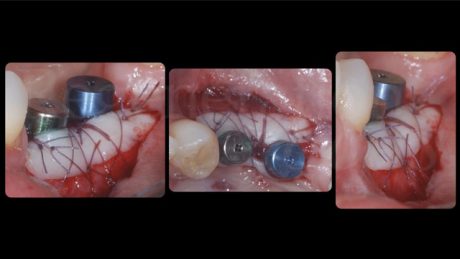
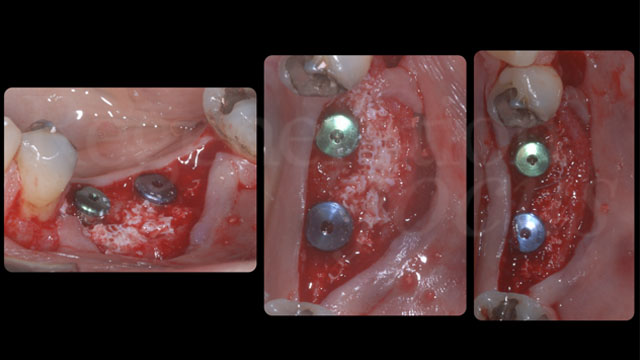
Come diagnosticato in fase iniziale, entrambi gli impianti presentavano una deiscenza vestibolare. Un blocco di osso bovino deproteinizzato (Bio-Oss® Block, Geistlich, Wolhusen, Svizzera) è stato sagomato con il bisturi fino ad ottenere dei pezzi di dimensioni adeguate da poter essere inseriti tra lo strato periostale e gli impianti. Al termine dell’innesto, le deiscenze vestibolari erano state completamente corrette ed era presente uno spessore vestibolare dell’innesto di 3 mm su entrambi gli impianti. Lo strato periostale è stato stabilizzato al lembo linguale con delle suture riassorbibili a materassaio interno al fine di stabilizzare l’innesto osseo e impedirne i micromovimenti. È stata posta particolare cura nel mantenere in trazione il lembo linguale tramite l’utilizzo di una pinzetta anatomica durante la sutura, di modo da avanzarlo coronalmente al termine della chiusura del nodo utilizzando lo strato periostale, inestensibile, come fulcro di avanzamento.
Lo strato mucoso è stato avanzato coronalmente e stabilizzato al lembo linguale tramite suture a materassaio interno e suture interrotte, mentre per l’incisione di svincolo verticale sono state utilizzate suture interrotte e una sutura sospesa intorno all’elemento 3.4.
La guarigione è stata regolare e non sono state osservate complicanze. Le suture sono state rimosse a 2 settimane dall’intervento.
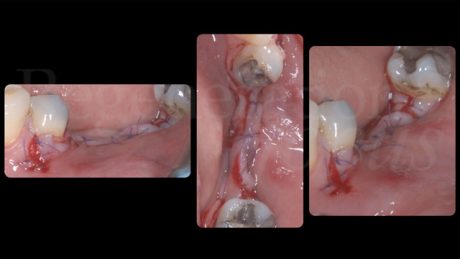
A 6 mesi dal posizionamento implantare gli impianti sono stati esposti chirurgicamente per inserire le viti di guarigione e aumentare contestualmente i tessuti molli. È stato scollato un lembo a spessore parziale vestibolare. Le deiscenze sono state completamente corrette ed era presente uno spessore di tessuto duro vestibolare di 3 mm su entrambi gli impianti. È stato prelevato un innesto epitelio-connettivale dal palato, per aumentare altezza e spessore del fenotipo dei tessuti molli peri-implantari, ed è stato suturato vestibolarmente stabilizzandolo al letto ricevente e alla gengiva linguale tramite punti singoli e suture compressive a materassaio esterno.
La guarigione è avvenuta senza complicanze e le suture sono state rimosse dopo 2 settimane.
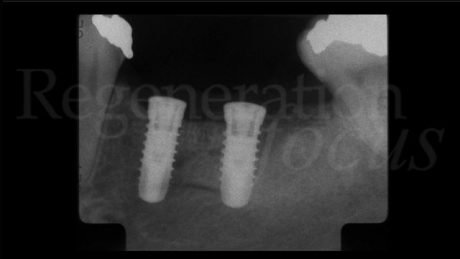
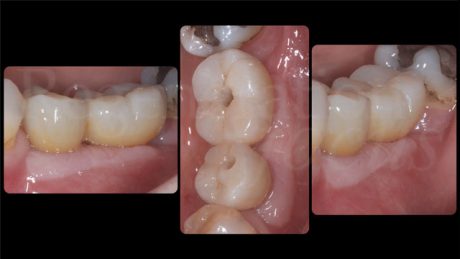
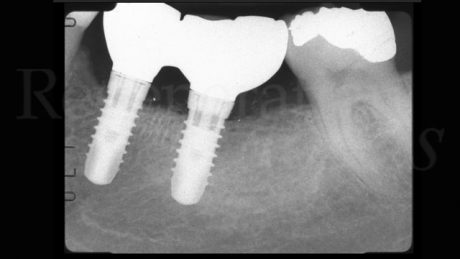
A 4 settimane dall’intervento di esposizione chirurgica sono state rilevate le impronte tramite uno scanner intraorale e a 6 settimane dalla scopertura è stata consegnata una protesi fissa avvitata in Zirconio fresato. L’aspetto dei tessuti molli appariva ottimale così come il livello osseo radiografico.
Re-live Surgeries

Geistlich Biomaterials Italia S.r.l.
Via Castelletto 28, 36016 Thiene (VI)
Tel: +39 0445 370 890
Fax: +39 0445 370 433
Mail: [email protected]
Regeneration Focus è il primo portale in Italia dedicato alla rigenerazione ossea e tissutale nel campo dentale e maxillo-facciale, ideato e supportato da Geistlich Biomaterials nel 2012, oggi diventato il portale education sulla rigenerazione dei tessuti duri e molli.
Vi invitiamo a leggere, esplorare e divertirvi a scegliere la modalità di formazione che più fa per voi.